“中高端”社区医疗现状与趋势分析:价值在社区,诊所大有可为

社区医疗是基层医疗的基石,是健康管理场景中非常重要的入口,更是时代变化下对医疗资源下沉的呼唤。政策导向明确、人群结构变化、医疗消费升级这三点,使得基层医疗爆发的外部因素已经齐备,“社区”这一入口级的病患流量所能带来的价值拥有无限的想象空间。

来源:探针资本
制图/更新:探针资本/诊锁界


危与机,中国医疗现状与趋势
01|中国医疗大健康产业现状
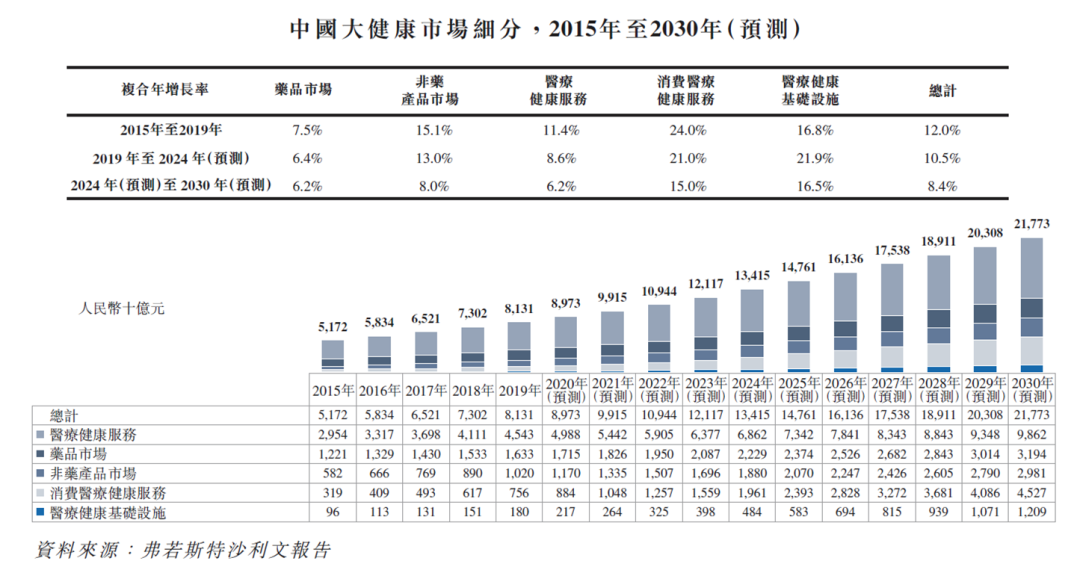 资料来源:弗若斯特沙利文报告 京东健康招股书
资料来源:弗若斯特沙利文报告 京东健康招股书
尽管医疗健康需求及开支不断增加,但优质医疗资源依然稀缺且其分布不均衡。这已成为困扰中国医疗健康行业的结构性劣势。
中国与美国之间人均医疗健康资源的缺口以及人均基层医疗资源的缺口仍旧巨大。
据OECD Data的报告,中国2021年的持牌医生及注册护士人数为每百万人口6600人,而美国则为每百万人口14900人(护士人数占比例大头)。
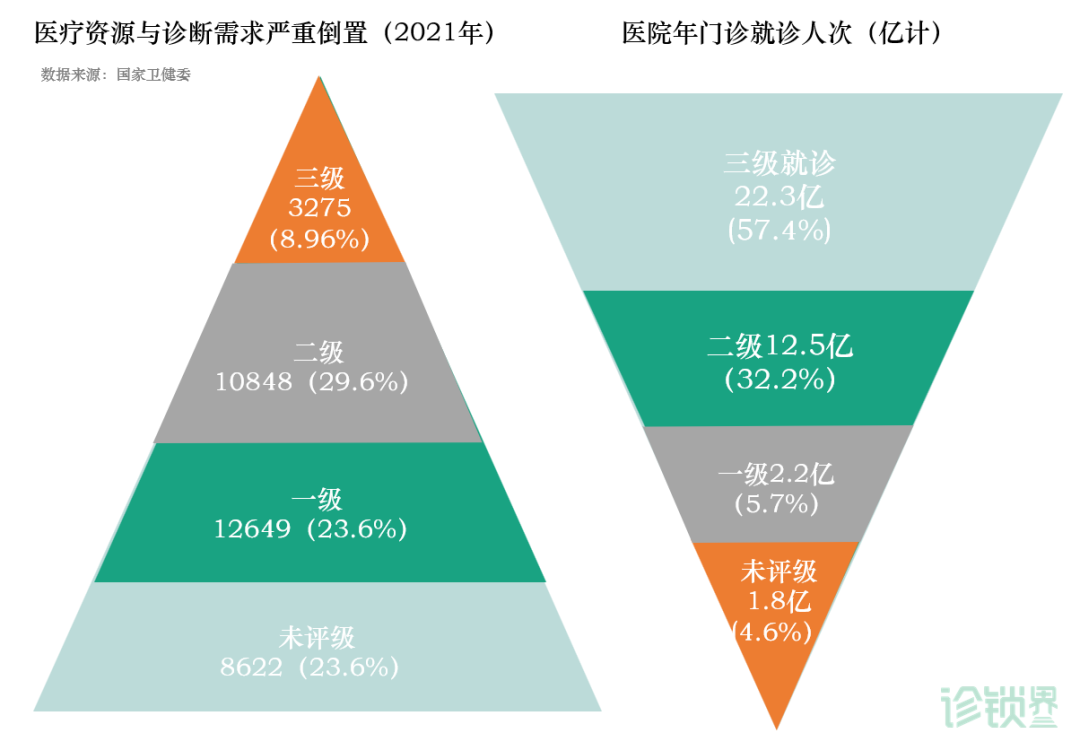
同时,大部分三级医院均位于北京、上海、广州等一线城市以及山东、江苏及浙江等较富裕及人口密集的东部沿海省份,上述各省均各有逾100家三级医院,而河北、河南及湖南等较不富裕但人口密集的省份,各省的三级医院均不足100家,相当于每百万人口拥有少于一家三级医院。
供需的严重不平衡连同优质医疗资源(包括基层医疗健康资源)相对紧缺导致中国医疗资源的低效及不合理利用。医疗资源供需不匹配导致中国医疗健康服务市场另一个劣势,即患者医疗服务体验差。
根据弗若斯特沙利文的报告,在2016年中国的病人平均花三个小时用于门诊就诊,当中专用于为病人诊症的实际时间平均仅占4.4%或八分钟。
近年来许多地区的患者门诊预约就诊时长已经缩减至1小时以内,在卫健委公布的《2020年度全国三级公立医院绩效考核》中提到,三级公立医院的门诊患者预约后平均等待时间稳定在22分钟。
新型冠状病毒疫情下,医疗资源的整体不足与不平衡尤为凸显,一二线城市和三线以下城市医疗资源和应对策略区别明显。
英国、美国、日本等国家采用分级诊疗体系,通过政府强制或多方引导等途径实现更均匀的医疗资源配置。
以英国为例,国家医疗服务体系(NHS)要求患者必须首先咨询社区门诊的全科医生,一般来说 80%以上的问题都能得到解决。如果全科医生无法治疗或病症紧急,才能由其帮助患者向上转诊,如果患者病情得到治愈或缓和,则需向下转诊进行康复护理。
英国的分级诊疗制度十分严格,除急诊和危重症外,接受上级医疗必须由全科医生转诊,否则医保不支付相关费用,医院也不会同意接收患者。
国内分级诊疗改革障碍重重,任重道远。改革开放以后,中国居民可以根据自己的经济状况和需要选择医院就诊,异地就医也更加常见,形成了上文所述三级医院高门诊量的现象。
尽管国务院办公厅2015年9月发布《关于推进分级诊疗制度建设的指导意见》,分级诊疗的建设速度加快,但整体的基层诊疗量占比变化(见效)仍然缓慢。
社区医疗是基层医疗的基石,是健康管理场景中非常重要的入口。根据国家统计局数据,2021年全国医疗卫生机构数量超过103万个,其中基层医疗卫生机构约为97万家,约占所有医疗机构的95%。
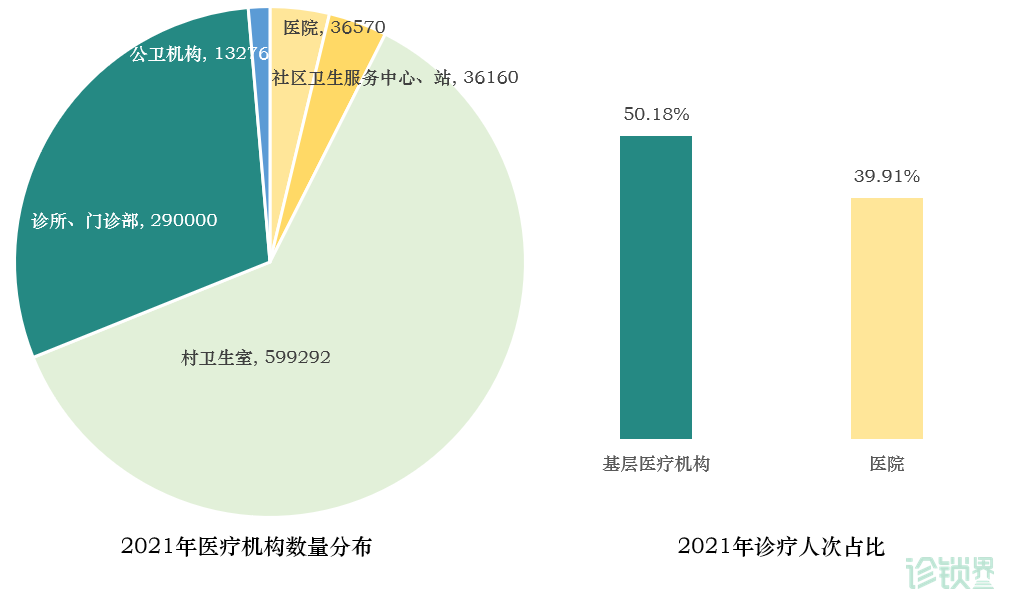
社区医疗是用户真切的刚需。近年来,国家医改政策的陆续出台,强调大病不出县、首诊在社区,并鼓励社会化办医等;加之,我国老龄化加剧,让“离家更近”的基层诊疗需求不断上涨;另外,传统公立体制内的社区医疗机构从服务能力和质量上,都远没有满足用户的需求。
随着城市新功能区的建设和新富人群/新中产阶层的形成与聚集,新的社区商业空间在大量形成。面对新的消费人群和新的消费场景,构建以群众健康为中心的社区医疗服务体系既符合医改的方向,又契合市场的需求。


跨界与医疗赋能
